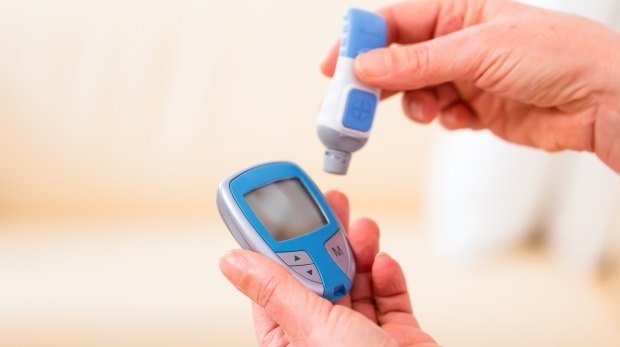
Diabetiker müssen ihren Blutzuckerwert viele Male am Tag messen und bei Bedarf gegensteuern. Ein Gerät, welches dies automatisch übernimmt, müssen sie bis auf Weiteres selbst bezahlen. Das klingt kalt, ist aber konsequent, meint Britta Wiegand.
Diabetes mellitus ist eine Volkskrankheit. Es verwundert daher nicht, dass die Frage, unter welchen Voraussetzungen Hilfsmittel zu Lasten der gesetzlichen Krankenversicherung (GKV) im Zusammenhang mit dieser Krankheit beansprucht werden können, Gegenstand zahlreicher Verfahren vor den Sozialgerichten ist. Am Mittwoch hat das Bundessozialgericht (BSG) entschieden, dass einem in der GKV versicherten Kleinkind kein Anspruch auf die Versorgung mit einem "Continuous Glucosemonitoring System" (CGMS) zusteht (Urt. v. 08.07.2015, Az, B 3 KR 5/14 R).
Nach der Entscheidung haben in der GKV Versicherte nur dann Anspruch auf Versorgung mit einem im Rahmen einer ärztlichen Behandlung eingesetzten Hilfsmittel, wenn bezüglich der Behandlungsmethode eine positive Empfehlung des Gemeinsamen Bundesausschusses (G-BA) vorliegt. Bei dem G-BA handelt es sich um ein aus Vertretern der Ärzte, Zahnärzte, Psychotherapeuten, Krankenhäuser und Krankenkassen zusammengesetztes Gremium.
Gerät ist präziser und weniger zeitaufwendig als manuelles Verfahren
Ein CGMS besteht unter anderem aus einem Glukosesensor der im Unterhautfettgewebe kontinuierlich den Glukosewert misst. Der Sensor übermittelt die Werte in der Regel an einen Real-Time-Transmitter, der die Glukosewerte per Funk an die Insulinpumpe sendet. Diese wiederum unterbricht bei einer drohenden Unterzuckerung (Hypoglykämie) automatisch die Insulingabe (meist temporär). Auf diese Weise bleibt es dem Patienten erspart, den Wert viele Male am Tag selbst zu ermitteln und dann Insulin zu spritzen.
Dass das BSG im Einklang mit den Vorinstanzen einen Anspruch der Klägerin gegen ihre Krankenkasse auf Erstattung der Kosten für das selbst beschaffte System abgelehnt hat, mag daher auf den ersten Blick nicht unbedingt dem Gerechtigkeitsempfinden entsprechen. Möglicherweise könnte mittels des CGMS das Abrutschen des Blutzuckerwertes in zu niedrige (oder hohe) Bereiche vermieden werden, welches das Kind andernfalls vielleicht nicht rechtzeitig erkennt. Juristisch betrachtet erweist sich die Entscheidung dennoch als konsequent und sachgerecht.
Anspruch auf Versorgung mit Hilfsmitteln
Ob die Klägerin einen Anspruch auf Erstattung der Kosten hat, hängt davon ab, ob sie - hätte sie sich das CGMS nicht selbst beschafft - einen Anspruch auf die Versorgung mit einem solchen System gehabt hätte. Für in der GKV Versicherte sieht § 33 Abs. 1 Satz 1 Alt. 1 Sozialgesetzbuch Fünftes Buch (SGB V) einen Anspruch auf die Versorgung mit Hilfsmitteln unter anderem dann vor, wenn diese im Einzelfall erforderlich sind, um den Erfolg einer Krankenbehandlung zu sichern.
Zu den Hilfsmitteln zählen alle sächlichen medizinischen Leistungen (etwa Körperersatzstücke, Rollstühle) und damit auch die das CGMS bildenden Komponenten. Durch deren Einsatz soll der Erfolg der Krankenbehandlung durch eine rasche Reaktion auf drohende Unterzuckerungen und eine insgesamt verbesserte Blutzuckereinstellung gesichert werden. Würde es allein bei der Anwendung dieser Norm verbleiben, hätte die Klägerin also grundsätzlich einen Anspruch auf die Versorgung mit dem CGMS gegen ihre Krankenkasse gehabt.
Positive Empfehlung des G-BA bei Aufnahme in das Hilfsmittelverzeichnis (HMV) notwendig
Das System der Hilfsmittel muss jedoch im Zusammenspiel mit anderen Normen, insbesondere § 135 Abs. 1 SGB V, betrachtet werden. Diese für das vertragsärztliche Leistungsrecht zentrale Regelung sieht für sogenannte neue Untersuchungs- und Behandlungsmethoden vor, dass diese im ambulanten Bereich nur dann erbracht werden dürfen, wenn der G-BA eine positive Empfehlung abgegeben hat. Hierdurch soll sichergestellt werden, dass nur solche Methoden in der vertragsärztlichen Versorgung zur Anwendung gelangen, die im Hinblick auf ihre Qualität und Wirksamkeit geprüft wurden.
Das Hilfsmittel an sich ist zwar keine neue Untersuchungs- und Behandlungsmethode. Jedoch hat das BSG bereits in der Vergangenheit im Zusammenhang mit Ansprüchen von Herstellern auf Aufnahme von Hilfsmitteln in das Hilfsmittelverzeichnis (HMV) entschieden und in einem anderen Verfahren vom heutigen Tage (Az. B 3 KR 6/14) bestätigt, dass das Prüfungsverfahren durch den G-BA nach § 135 Abs. 1 SGB V auch der Aufnahme in das HMV zwingend vorgeschaltet ist.
Solange die Therapie als neue Untersuchungs- oder Behandlungsmethode mangels Empfehlung des G-BA nicht zur Versorgung in der GKV zugelassen ist, sind folglich auch die dabei eingesetzten und in einem untrennbaren Zusammenhang zu der Methode stehenden Geräte keine von der Leistungspflicht der GKV umfassten Hilfsmittel. Bezeichnet wird dies als "Sperrwirkung" des § 135 Abs. 1 SGB V für die Aufnahme in das HMV.
2/2: Positive Empfehlung des G-BA auch bei Ansprüchen des Versicherten notwendig
Diese Grundsätze hat das BSG nunmehr mit seinem Urteil vom heutigen Tage ausdrücklich auch auf Ansprüche der Versicherten übertragen: Die Sperrwirkung des § 135 Abs. 1 SGB V greift demnach nicht nur gegenüber Herstellern von Hilfsmitteln, die eine Aufnahme ihrer Hilfsmittel in das HMV begehren, sondern auch dann, wenn der Versicherte einen Anspruch nach § 33 Abs. 1 Satz 1 SGB V auf Versorgung mit einem Hilfsmittel geltend macht. Wird ein Hilfsmittel als untrennbarer Bestandteil einer vertragsärztlichen Behandlungs- oder Untersuchungsmethode eingesetzt, ist dieses erst dann Gegenstand der Leistungspflicht der Krankenkassen, wenn der G-BA die Methode positiv bewertet hat. Dies bedeutet, dass Versicherte erst ab diesem Zeitpunkt einen Anspruch auf das Hilfsmittel haben können und es von den Vertragsärzten zu Lasten der GKV verordnet werden kann.
Diese Grundsätze gelten nach dem 3. Senat des BSG auch dann, wenn eine durch den G-BA bereits anerkannte Methode im Hinblick auf ihre diagnostische oder therapeutische Wirkungsweise, mögliche Risiken und/oder Wirtschaftlichkeitsaspekte eine wesentliche Änderung oder Erweiterung erfährt. Dann muss auch die geänderte oder erweiterte Untersuchungs- und Behandlungsmethode, in deren Rahmen das Hilfsmittel eingesetzt werden soll, eine positive Bewertung durch den G-BA erfahren haben.
Empfehlung könnte folgen
Das Urteil des BSG ist konsequent, auch wenn es nicht zwingend dem Bauchgefühl entspricht. Unabhängig davon, ob die Aufnahme in das HMV begehrt wird oder der Versicherte einen Anspruch auf Versorgung mit einem Hilfsmittel geltend macht, muss zum Schutz der Versicherten gewährleistet werden, dass nur solche Leistungen zu Lasten der gesetzlichen Krankenversicherung erbracht werden, die ausreichend auf ihre Qualität geprüft sind. Mit dieser Prüfung hat der Gesetzgeber den G-BA betraut. Die Rechtsprechung des BSG stellt nunmehr sicher, dass Hilfsmittel nicht ohne die Prüfung im Rahmen ärztlicher Behandlungen eingesetzt werden.
Die Entscheidung wird bei an Diabetes mellitus erkrankten Versicherten wohl Enttäuschung hervorrufen. Doch es besteht Hoffnung, dass bald eine positive Empfehlung durch den G-BA folgen wird: Das mit der Bewertung der CGMS beauftragte Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) hat im Mai seinen Abschlussbericht veröffentlicht, wonach eine positive Empfehlung - jedenfalls für bestimmte Gruppen Versicherter, etwa solche mit Hypoglykämiewahrnehmungsstörungen - als möglich erscheint. Die Empfehlung des IQWiG hat der G-BA gem. § 139b Abs. 4 Satz 2 SGB V bei seiner Entscheidung über die Anerkennung des Nutzens der Methode zu berücksichtigen.
Dr. Britta Wiegand ist Richterin am Sozialgericht in Mainz und derzeit als wissenschaftliche Mitarbeiterin an das Bundessozialgericht abgeordnet
Dr. Britta Wiegand, BSG zum Anspruch auf medizinische Hilfsmittel: Diabetiker müssen automatische Blutzuckerregulierung selbst bezahlen . In: Legal Tribune Online, 08.07.2015 , https://www.lto.de/persistent/a_id/16137/ (abgerufen am: 25.04.2024 )
Infos zum Zitiervorschlag